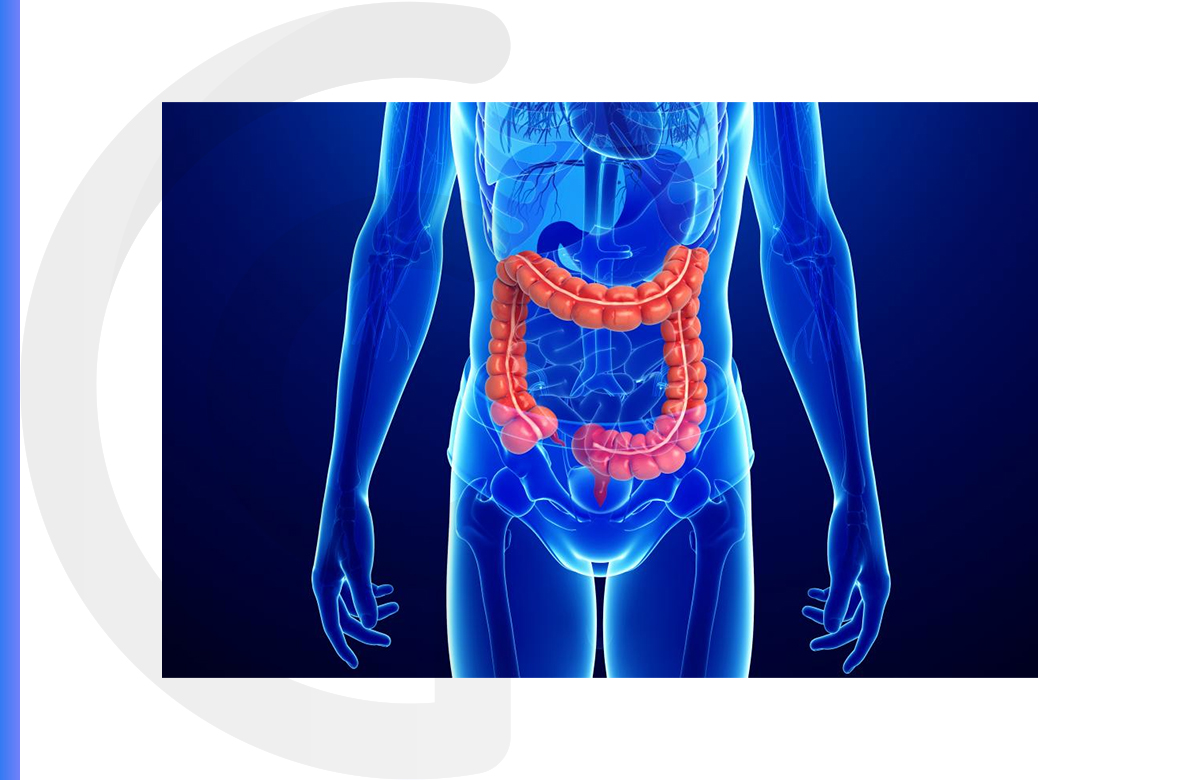
Considerado o terceiro tipo de câncer mais frequente em homens (após próstata e pulmão) e o segundo entre as mulheres (após o câncer de mama), o câncer colorretal é um tumor que acomete o intestino grosso (subdividido em cólon e reto).
Esta doença está se tornando cada vez mais incidente na população brasileira. Somente no último ano, o Instituto Nacional do Câncer (INCA) contabilizou a incidência de 36.360 casos, um aumento de 6% em relação a 2017.
Apesar de ser altamente prevalente em indivíduos a partir de 65 anos, nota-se também o avanço nos registros de crescimento do quadro entre os jovens. Recomenda-se o início do monitoramento preventivo da doença, por meio do exame colonoscopia, aos 45 anos. Se houver histórico na família, esse rastreamento deve ser iniciado antes, de acordo com a recomendação do coloproctologista.
Com o avanço dos casos, é inevitável o surgimento da pergunta: como é possível evitar o surgimento do câncer colorretal? Com uma alimentação adequada, rica em vegetais, controle do consumo de carne processada ou vermelha, prática regular de atividade física e check-ups anuais, é possível prevenir ou evitar o aparecimento da doença.
Pensando em conscientizar a população e desmistificar o câncer de intestino, a Sociedade Brasileira de Coloproctologia (SBCP) promove o Setembro Verde com a campanha “Não é sorte, é prevenção e cuidado” . O objetivo é informar sobre a doença, como preveni-la adequadamente e saber que existem tratamentos eficazes para controlar a condição.
Qual é a função do intestino?
O intestino é um órgão que faz parte do sistema digestório. Em formato de tubo, ele se estende do final do estômago até o ânus. É por meio dele que o organismo absorve água, digere alimentos e nutrientes e promove a eliminação de resíduos e toxinas pelas fezes.
O órgão está dividido em duas partes: delgado e grosso. O intestino delgado une o estômago ao intestino grosso e, portanto, é maior parte do órgão, com cerca de seis a sete metros de comprimento. É nele que são absorvidos os nutrientes. O intestino grosso possui aproximadamente dois metros de comprimento e tem papel vital na absorção de água, sendo responsável por mais de 60% da água absorvida pelo organismo.
É bem possível que você já tenha escutado sobre flora intestinal, não é? Saiba que ela também faz parte do órgão e consiste em um conjunto de bactérias ao longo do intestino que contribuem para o processo digestivo e na proteção de outras bactérias vindas de alimentos.
Como cuidar do intestino e evitar o câncer colorretal?
Pode ser assustador escutar “prevenção contra o câncer”, afinal, fatores genéticos contribuem para o desenvolvimento da doença. Mas, com a adoção de uma vida mais saudável é possível evitar o desenvolvimento da doença. Existem alguns fatores de risco que devem ser observados com atenção, entre eles:
– Alimentação deficiente em fibras e rica em carne vermelha, processados e industrializados;
– Obesidade;
– Sedentarismo;
– Tabagismo e alcoolismo.
Portanto, na prática é imprescindível manter uma dieta balanceada e rica em fibras e alimentos naturais, além disso, recomenda-se a prática de exercícios físicos pelo menos três vezes na semana, a diminuição do consumo de carnes vermelhas e álcool, além do controle do tabagismo.
Sintomas
Sangue nas fezes é o principal sinal de alerta para o câncer colorretal. Porém, outros sintomas podem ocorrer, como alterações no hábito intestinal (diarreia, intensa vontade de evacuar ou intestino lento), cólicas ou dores abdominais, dor na região anal, fraqueza, quadros de anemia e emagrecimento intenso.
Ao sentir qualquer um desses sintomas, a recomendação é buscar um especialista que irá investigar o caso e fazer o diagnóstico adequado.
A importância do diagnóstico precoce
O cuidado com a saúde também prevê a realização periódica de exames preventivos. No caso do intestino. Cerca de 90% dos casos o câncer colorretal se origina a partir de um pólipo benigno, que ao longo dos anos sofre uma evolução se tornando um tumor.
Esse é o papel da colonoscopia. Realizada por meio de um aparelho flexível que é introduzido do ânus até o intestino com o paciente devidamente sedado/anestesiado, o exame de imagem permite a visualização de todo o cólon e do reto, possibilitando dessa forma, a identificação de lesões pré-malignas e lesões em estágios iniciais.
O diagnóstico precoce é importante, porém, é fundamental estabelecer que o câncer colorretal tem tratamentos cada vez mais modernos e efetivos para cada perfil de paciente. Para os tumores menores, as lesões podem ser retiradas por colonoscopia e ressecções locais dos tumores. Já os maiores e em estados avançados também contam com opções cirúrgicas, como a laparoscopia ou as cirurgias abertas. Há ainda outras opções de tratamento, como a radioterapia e a quimioterapia.